
緩和ケア病棟に転職して「人生の最期を迎えた患者さんに寄り添い、より深い看護を実践したい」という希望を抱いている看護師が存在します。
このような方の多くは、看護業務を行う中で「患者さんに対して、より多くの看護ができたのではないか」という思いを根底に抱いているのではないでしょうか。しかし実際の業務となると、親しくなった患者さんの死に直面し、今まで以上に多くの看取りに立ち会うことになります。
またホスピスとはいっても病院から在宅まで中途採用募集の内容は幅広く、この中から最適な求人へ申し込まなければいけません。つまり、事前に看護内容を把握しておく必要があります。
そこで緩和ケアの求人を探している転職希望の看護師に向けて「どのような仕事内容であるのか」「中途採用の募集の中身はどうなっているのか」を含めて解説していきます。
もくじ
看取りが多く、対症療法中心の緩和ケア・ターミナルケア
疾患の根治の見込みがない病状に対して行われる、対症療法を中心としたケアが緩和ケア(ターミナルケア)です。患者さんとその家族の肉体的・精神的苦痛を緩和し、QOL(Quality of life:生活の質)の維持や向上を目指した医療を行います。
ホスピス緩和ケア病棟に入院対象となる患者さんは、基本的には末期がんの患者さんが多く、結果として看取りが多くなります。ただ他にも、多発性硬化症や筋萎縮性側索硬化症、脊髄小脳委変性症、進行性筋ジストロフィーなど難病の患者さんも利用するのがホスピスです。
そうしたとき、がんは進行によって疼痛などの痛みが出現するため、これらの苦痛は患者さんの生きる力を失わせてしまいます。そこで、ターミナルケアが必要になります。
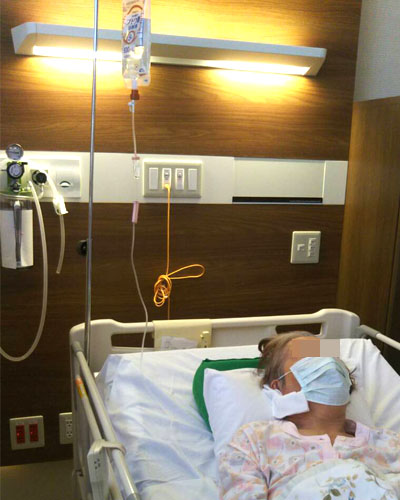
ホスピス緩和ケア病棟では、抗がん剤投与や放射線治療といった病気そのものに対する治療は行わないことが多いです。
しかし、いつもの診察は患者さんや家族の希望に応じて継続して実施していきます。また、全身状態を維持するために輸血や点滴、血液検査、レントゲンといった治療や検査は続けて行うケースが多いです。
看護師の具体的な仕事内容
そうしたとき、緩和ケア病棟の看護師の仕事内容は大まかに以下になります。
- 身体的・精神的苦痛症状を緩和するケア
- 社会的な苦痛の緩和
- 死の恐怖への緩和
- 日常生活援助
- 患者さんと家族の意思決定のサポート
緩和ケアはモルヒネなどの麻酔(痛み止め)などを用いて、苦痛緩和することを目的としています。ターミナルケアのため、以下のような医療用麻薬を頻繁に活用するのです。
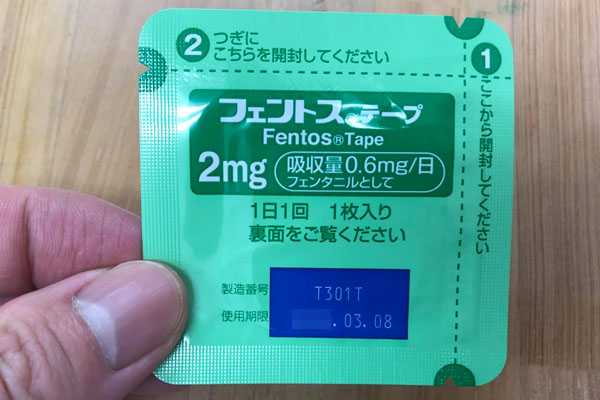
こうした薬によってがんによる痛みを取り除き、がんの終末期患者さんに対して、その人らしく生きていけるようサポートを行う場が緩和ケア病棟だといえます。
なおホスピス緩和ケア病棟の看護師(日勤)で働く場合、大まかな仕事の流れは以下のようになります。
- 8:00 出勤・申し送り
- 8:15 病室ラウンド・バイタル測定
- 8:45 注射・点滴の準備
- 9:00 清拭・入浴介助 おむつ交換
- 11:00 配薬・昼食配膳
- 12:00 食事介助
- 13:00 カンファレンス
- 13:30 休憩
- 15:00 看護記録の記入
- 16:00 麻薬確認
- 16:30 申し送り・夕食配膳
ホスピス緩和ケア病棟の看護師だからといって、他の科の看護師と仕事の流れに大きな違いはありません。ただ、緩和ケアに携わる看護師は一日の仕事の中で、患者さんとその家族の苦痛に寄り添い、「看護師として、いま自分にできることは何か」を模索していく必要があります。
看護師が終末期医療で働く中途採用募集
それでは看護師が緩和ケアで働くには、どのように行動すればいいのでしょうか。緩和ケアには「ターミナルケア」「ホスピス」などの呼び方もあり、すべて終末期医療を意味しています。明確な定義はありませんが、死を回避する方法が無く、余命3~6ケ月以内の方に施されるのが終末期医療です。
ホスピス緩和ケア病棟だけでなく、次のように、さまざまな緩和ケアのあり方が存在します。
- 院内ホスピス緩和ケア病棟
- 院内独立ホスピス緩和ケア病棟
- 完全独立型ホスピス緩和ケア施設
- 在宅でのホスピス緩和ケア
- 緩和ケアチームによる院内活動
緩和ケアの約7割が院内に設置されたホスピス緩和ケア病棟です。院内ではあるものの別棟で管理されているなど、独立してホスピス緩和ケア病棟が設置されているものが2割ほど、ホスピス緩和ケア専門で設置された施設は1割未満となっています。
他にも、訪問看護ステーションなど在宅でホスピス緩和ケアを行う場合や、院内で緩和ケアチームを作って各科にて終末期にある患者さんをサポートしている場合もあります。そうしたとき、ターミナルケアでは以下のような求人に申し込めます。
- 病院
- 介護施設
- 訪問看護ステーション
それぞれの中身について確認していきます。
ホスピス配属優先の病院で勤務する
終末期医療といえば、どうしても病院を思い浮かべる人が多いです。そうしたとき、病院が保有する緩和ケア病棟にて看護師を募集していることがあります。
病院を希望する看護師だと、どのような科に配属されるのか分かりません。ただ急性期病棟にてスキルを磨きたい若い看護師は慢性期や終末期医療を嫌う傾向が強いため、ホスピス配属の看護師が広く募集されているケースがあります。
例えば、以下は神奈川にある中規模の総合病院から出された中途採用募集です。
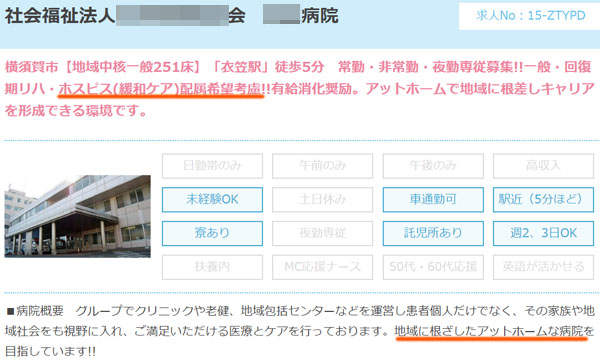
常勤や非常勤(パート・アルバイト)を募集していますが、ここには「ホスピス(緩和ケア)配属希望考慮」とあります。つまりターミナルケアを希望する場合、優先的に緩和ケア病棟に配属されるようになります。
病院であるため、心理療法士やカウンセラー、麻酔科医なども加わってチーム医療にてターミナルケアに取り組むようになります。そのため高度な緩和ケアを学べるのがこうした病院求人だといえます。
医療型ホスピスの介護施設求人へ申し込む
ただ終末期の患者さんだと、病院ではなく施設で過ごす人も非常に多いです。実際のところ、有料老人ホームや特養など多くの介護施設があり、そこに暮らしている老人はたくさんいます。そうした中でも、ホスピスに特化している介護施設が存在します。

有料老人ホームではあっても、ターミナルケアに特化しているため、麻薬の投薬による疼痛コントロールを含め、ホスピスならではの医療を介護施設で提供していきます。
例えば以下の求人では、千葉にある医療型ホスピスが常勤看護師を募集しています。
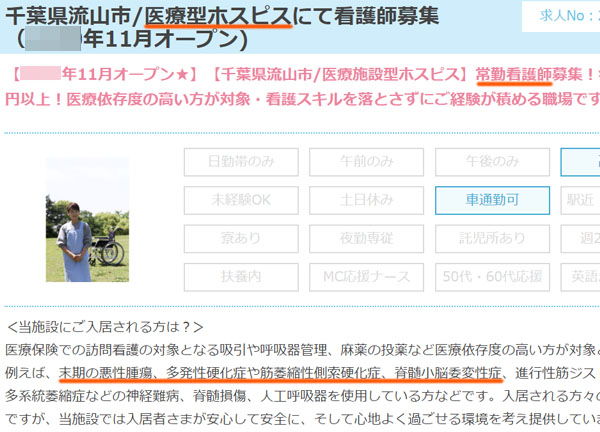
こうした介護施設が広くターミナルケアを実施し、高齢者を受け入れているケースはよくあります。また単なる介護施設よりも、末期がんや難病など医療依存度の高い人が多いため、看護スキルを落とさずに施設求人で活躍したい人に向いています。
病院ではないのでチーム医療という感じではないですが、看護師に対する裁量が大きく、独自のアイディアをもって仕事に取り組めます。
訪問看護ステーションで在宅ホスピスに関わる
また介護施設ではなく、在宅ホスピスとしてターミナルケアに関わる方法もあります。病院や施設ではなく、自宅療養するほうが患者さんにとって人間らしい生活を送れるようになる場合はよくあります。
なお訪問看護ステーションとはいっても、求人によって特徴は異なります。一般的な訪問看護からリハビリ特化まで訪問看護の形はさまざまです。その中でも、在宅ホスピスをメインに運営している訪問看護ステーションが存在します。
例えば、以下は緩和ケアに深く携われる訪問看護ステーションの募集です。
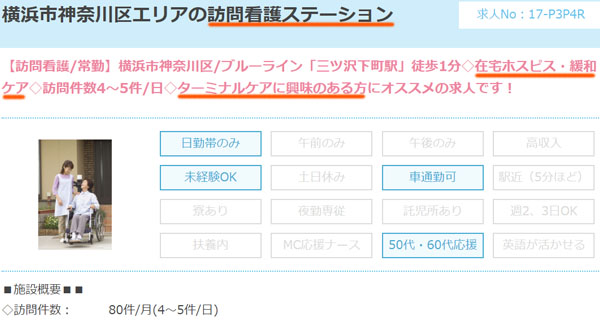
神奈川県横浜市にある中途採用ですが、日勤のみの勤務にて未経験でも問題なく申し込める求人です。
なお夜勤なしとはいっても、訪問看護ステーションなのでオンコールはあります。ただ夜勤のように大変ではなく、在宅という形で終末期医療を担いたい看護師にはおすすめです。
看取りが多く夜勤はあるが給料・年収は高い
そうしたとき緩和ケアのため、どうしても看取りが多くなってしまうのが終末期医療で働く看護師です。そのため患者さんと仲良くなったとしても、1ヶ月後には亡くなってしまうのは特に珍しくありません。ターミナルケアの看護師なので仕方のない側面はありますが、月に何人も看取りするのは普通です。
例えば以下は、ホスピス特化の有料老人ホームから出されている求人の一部です。

このようにベッド数27床で稼働率100%であるものの、平均入居日数は1ヵ月ほどです。難病や末期がんの方が入居し、ターミナルケアを提供することで多くの方が施設にて亡くなっていくわけです。
また病院や介護施設の求人を含め、夜勤があります。末期がんや難病の患者さんであり、医療依存度が高いため、夜勤は必須といえます。もちろん希望を出せば、終末期医療で日勤のみの勤務を実現することは可能です。ただ、基本的には夜勤があるのです。
なお訪問看護ステーションであっても、前述の通りオンコールがあります。ターミナルケアでいつ死亡するか分からない患者さんを受け入れるため、急患が来るような緊迫した雰囲気ではないものの、24時間体制での医療が求められるのです。
・高年収となる終末期医療の看護師
ただその代わり給料は高めです。容態が落ち着いた慢性期病棟よりも、看護師ケアが必要な患者さんが多く、さらには夜勤を含めた夜の対応が必要になるからです。具体的には、年収500万円以上になるのは特に珍しくありません。
例えば、以下は千葉にあるホスピス特化の介護施設から出された中途採用募集です。

このようにホスピス施設の募集で年収550万円以上です。これには月5回ほどの夜勤手当が含まれていますが、それでも高年収を実現できると分かります。東京や大阪ではなく千葉でこの年収のため、待遇は非常に優れています。
確かに医療介護度は高いですが、急性期病院のように症状が時間単位で変わっていくわけではありません。死は近づいていますが、容体は急性期に比べると安定している患者さんが相手になります。そのため比較的に落ち着いて夜勤をしながら、こうした高年収を実現できるのが終末期医療で活躍する看護師です。
年齢が上でも転職可能なターミナルケア募集
またターミナルケアへの転職で優れているのは、40代や50代など年齢がわりと上の人であっても問題なく転職できることです。
若い看護師だと、どうしても急性期医療に興味をもつようになります。ターミナルケアへ志望する人はほとんどいません。事実、ホスピス医療に特化している施設では看護師の平均年齢が高くなりがちです。
ただ急性期のような忙しい環境ではなく、終末期医療にて高めの収入を実現しながらこれまでの看護スキルを活かし、医療に貢献していきたいと考える40代や50代の看護師にとっては好都合だといえます。
例えば、以下は横浜にある緩和ケアの介護施設から出された中途採用募集です。

このように30代に限らず、40代や50代の看護師が広く活躍しています。また平均年齢は42歳であり、中途入職の割合は100%です。夜勤はあるものの、年齢の高い看護師であっても問題なく中途で転職して活躍できる施設になっています。
20代の新卒など若い人が働く職場というよりも、一般的には30代以上の人に最適な転職先がターミナルケアです。急性期ほど大変ではなく、それでいてある程度の看護技術を要求されて高い給料を目指せるため、ある程度の年齢の看護師にとって優れた求人となりやすいです。
満足いく求人を探し、あなたらしい看護を行う
緩和ケア看護師は患者さんの死と常に向かい合う必要があるため、やりがいや仕事内容は他の科とは異なる側面があります。病気の治療ではなく、どのような最期を迎えるのかを見守り、看取るのが終末期ケアだといえます。
しかし一方で時間の大切さや人との関わり、生きることの重要性を実感できるのも、緩和ケア看護ならではです。
こうしたホスピス関係の求人についても、看護師では広く出されています。また総合病院の緩和ケア病棟に限らず、ホスピス特化の介護施設や訪問看護ステーションでも終末期医療の中途採用募集が広く存在します。
夜勤はあるものの、ある程度まで落ち着いた環境で看護師スキルを活かし、さらには高年収を実現したい人におすすめです。年齢が高かったり、未経験・ブランクありでも問題なかったりするため、常勤や非常勤(パート・アルバイト)を含めてホスピス求人を検討しましょう。
求人を探すとき、看護師の多くが転職サイト(転職エージェント)を活用します。自分一人では頑張っても1~2社へのアプローチであり、さらに労働条件や年収の交渉までしなければいけません。
一方で専門のコンサルタントに頼めば、100社ほどの求人から最適の条件を選択できます。このとき、病院やクリニック、その他企業との年収・労働条件の交渉まですべて行ってくれます。
ただ、転職サイトによって「対応エリア(応募地域)」「取り扱う仕事内容」「非常勤(パート)まで対応しているか」など、それぞれ違いがあります。
これらを理解したうえで専門のコンサルタントを活用するようにしましょう。以下のページでは転職サイトの特徴を解説しているため、それぞれの転職サイトの違いを学ぶことで、転職での失敗を防ぐことができます。
注目の人気記事
・転職サイトを活用した看護師転職の体験談
 看護師として活動するうえで、私自身も転職活動をしたことがあります。このときは転職サイト(転職エージェント)を利用したため、そのときの実体験や方法を踏まえ、失敗しない転職について紹介します。
看護師として活動するうえで、私自身も転職活動をしたことがあります。このときは転職サイト(転職エージェント)を利用したため、そのときの実体験や方法を踏まえ、失敗しない転職について紹介します。
・看護師転職サイトのお勧めランキング
 看護師の転職サイトはそれぞれ特徴があります。「対応地域が限定されている」「取り扱う仕事内容に特徴がある」「非常勤(パート)に対応していない」などサイトごとの特性を理解したうえで活用すれば、転職での失敗を防げます。
看護師の転職サイトはそれぞれ特徴があります。「対応地域が限定されている」「取り扱う仕事内容に特徴がある」「非常勤(パート)に対応していない」などサイトごとの特性を理解したうえで活用すれば、転職での失敗を防げます。
新たな看護師の働き方
・美容クリニック・美容皮膚科への転職
 夜勤なしで高年収を実現できる求人として、美容クリニック・美容皮膚科があります。死と隣り合わせの職場ではなく、患者さんを美しくする手伝いを行うのが美容クリニックです。
夜勤なしで高年収を実現できる求人として、美容クリニック・美容皮膚科があります。死と隣り合わせの職場ではなく、患者さんを美しくする手伝いを行うのが美容クリニックです。
・単発・日払いの高時給求人を探すには
 「今月は苦しいため、もう少し稼ぎたい」「好きなときだけ働きたい」など、こうしたときは高時給を実現できる単発・スポットバイトが適しています。健診やツアーナースなど、看護師ではさまざまな単発案件が存在します。
「今月は苦しいため、もう少し稼ぎたい」「好きなときだけ働きたい」など、こうしたときは高時給を実現できる単発・スポットバイトが適しています。健診やツアーナースなど、看護師ではさまざまな単発案件が存在します。








